En los últimos años, algunos hospitales europeos han registrado casos de infección de un hongo resistente a las drogas, a menudo definidos por los medios como el “hongo asesino”. Pero, ¿qué sabemos realmente sobre este microorganismo y qué tan peligroso es?
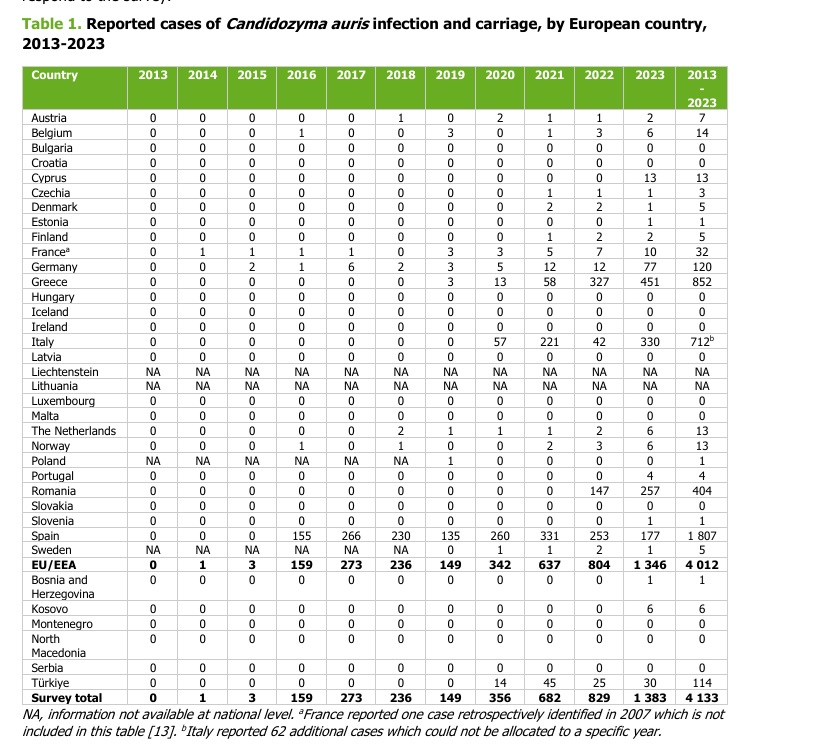
El muy temido hongo es Candidazyma auris (ex candida auris), capaz de causar infecciones graves, especialmente en pacientes ya frágiles. Según el nuevo informe del Centro Europeo para la Prevención y el Control de las Enfermedades (Centro Europeo para la Prevención y Control de Enfermedades – ECDC), entre 2013 y 2023 más de 4.000 casos se han informado en los países de la Unión Europea y el espacio económico europeo, con un salto a 1,346 casos solo en 2023. E Italia se encuentra entre los países más afectados por el problema.
¿Qué es Candidazyma auris?
Candidazyma auris es un microorganismo que puede colonizar la piel y causar infecciones invasivas. Identificado por primera vez en 2009 en Japón, el hongo se ha extendido rápidamente en diferentes países, convirtiéndose en un problema cada vez más grave para los hospitales europeos. Es particularmente difícil de controlar porque puede persistir durante mucho tiempo en superficies, instrumentos y equipos médicos, y resiste muchos medicamentos antimicóticos.
El contagio se lleva a cabo principalmente en hospitales e instalaciones de salud. Candidazyma auris puede colonizar la piel de los pacientes durante meses y sobrevivir en superficies y dispositivos médicos. El contagio directo o el contacto con superficies contaminadas son los principales vehículos de transmisión. Fuera de los entornos de salud, la difusión es muy rara.
Según el ECDC, la velocidad con la que el hongo puede propagarse en los hospitales requiere un diagnóstico temprano e intervenciones coordinadas para prevenir epidemias locales y regionales.
Síntomas y diagnósticos
Las infecciones por candidazima auris a menudo pasan desapercibidas. Pueden manifestarse con fiebre, escalofríos o síntomas genéricos, o causar problemas más graves como otitis, infecciones de heridas, sangre o órganos abdominales. El diagnóstico requiere pruebas de laboratorio especializadas, porque el hongo puede confundirse con otras especies de Candida.
Porque plantea preocupación
El hongo es resistente a muchos antifúngicos, incluidos azoli, amporicina B y equinocandina, lo que hace que el tratamiento sea más complejo y, a veces, requiere terapias combinadas. Su capacidad para persistir en las superficies hospitalarias facilita la difusión entre los pacientes, en particular los que ya están frágiles. Sin embargo, con medidas de prevención adecuadas, higiene rigurosa y control coordinado de infecciones, es posible limitar su transmisión.
El informe del ECDC 2025 resalta algunas brechas en los sistemas de vigilancia: solo 17 de los 36 países participantes tienen un sistema de monitoreo nacional y solo 15 tienen pautas específicas para la prevención y el control de las infecciones. Esto significa que el alcance real del problema podría subestimarse.
La situación en Italia
Como ya hemos dicho, entre 2013 y 2023, se han reportado más de 4.000 casos de candidazima auris (ex candida auris) en los países de la Unión Europea y el Spazio económico europeo, con un pico de 1.346 casos en solo 2023 a estos se agregan otros 62 casos italianos para los cuales no fue posible indicar el año de aparición.
El primer caso italiano se detectó en julio de 2019 en un hospital en Liguria, seguido de otros casos esporádicos y una difusión posterior en otras regiones, incluida Emilia-Romagna. El hongo se ha extendido tan rápidamente en los hospitales italianos, pasando de episodios aislados a una presencia más generalizada.
Está claro que la situación requiere la máxima atención y una estrecha colaboración entre médicos, hospitales y autoridades de salud de toda Europa. Solo a través de cheques rigurosos y diagnósticos oportunos será posible contener la propagación de este hongo resistente.